Blogsorozatunkban a Feövenyessy Medical Fitness Akadémia és a FABULO szakmai együttműködésének köszönhetően az Akadémia vezetője, Feövenyessy Krisztina mozgásterapeuta és okl. rehabilitációs szakember (MSc) első cikkét olvashatjátok a triggerpontokról és azok kezelési módjairól. Krisztina további hasznos és érdekes cikkekkel folytatja majd a sorozatot, maradjatok velünk!

Pár hónappal ezelőtt a Feövenyessy Akadémia szakmai FB csoportjában elmeséltem egy történetet egy páciensről, aki akkor már hónapok óta kínzó térdfájdalomtól szenvedett. Az orvosi diagnózis szerint a panaszokat térdízületi porckopás okozta, így első körben hialuronsav injekciót kapott. A panaszai azonban jottányit nem csökkentek, ezért tovább keresgélt. Gyanús volt a fájdalom jellege, lefektettem tehát a kezelőágyra, és végigtapogattam a térd körüli lágyrészeket. Nem emlékszem pontosan, de talán az egyenes combizom volt az, amelynek egy adott pontjára rányomva a páciens összerándult és felszisszent, majd megerősítette, hogy igen, pontosan ez az a fájdalom, amitől szenved. Nem az ízület volt tehát a bűnös, a fájdalom egyértelműen myofasciális eredetű volt, így értelemszerűen sem a hialuronsav injekció, sem a porcerősítő nem segített, nem is segíthetett a panaszain. Az izom-kötőszövet komplexumot kellett szisztematikusan fellazítani és oki kezelésképp (túl)terhelés mentesíteni. Ismerős sztori, ugye?
Bármilyen furcsán is hangzik, ez, és az ehhez hasonló történetek - legyen szó nyakról, ágyéki gerincről, csípőről vagy térdről - gyakorlatilag mindennaposak. Ha a képalkotó vizsgálat porckopást (vagy a gerinc esetében porckorong ellapulást, esetleg sérvet) mutat (márpedig kinek nem mutat ilyesmit 30 éves kor felett?), máris megvan a bűnös, nem is keresgélünk tovább. A porckopás, a porckorongsérv, az izmok, szalagok különféle sérülései ugyanis megfoghatóak, látványosak, képalkotó vizsgálattal kimutathatóak, és "szerencsénkre" mindenkinél jelen vannak kisebb-nagyobb mértékben, tehát könnyű ezekre kenni a panaszokat. Ezzel szemben a myofasciális fájdalom szindrómát, amely klinikai körülmények közt nem mérhető vagy vizualizálható, sokan nem is tekintik valódi betegségnek. Pedig a kutatásokból tudjuk, hogy a különféle fájdalomközpontokat felkereső páciensek 85%-ánál (!!!) találhatunk triggerpontokat1 akár elsődleges kórokként, akár másodlagosan, egy probléma kísérőtüneteként, azaz az ő esetükben már kialakult, vagy épp kialakulóban van a myofascialis fájdalomszindróma.
Majlesi és Unalan2 szerint a klasszikus orvosi szemléletmód nehezen birkózik meg azzal a ténnyel, hogy a nem egy konkrét balesetből eredő izomfájdalmak etiopatogenezise (hogyan alakult ki a probléma, mi áll a hátterében) nem tisztázható pontosan. Ha a myofascialis fájdalmakat orvosilag egyáltalán figyelembe veszik, jellemzően másodlagos állapotnak tekintik, amely az alapbetegség elmúltával magától is rendeződik majd. A triggerpont térkép megalkotásával híressé vált Simons szerint sok orvos egyszerűen azért nem fogadja el a myofascialis fájdalomszindróma klinikai jelentőségét, mert a tanulmányai során alig hall róla3. A myofascialis fájdalomszindróma figyelmen kívül hagyása ugyanakkor felesleges laboratóriumi és képalkotó vizsgálatokhoz, illetve még feleslegesebb orvosi beavatkozásokhoz vezet, ráadásul adekvát kezelés hiányában állandósul a fájdalom, azaz kialakul a krónikus myofascialis fájdalomszindróma4-5.
Hogyan diagnosztizálhatjuk a myofascialis fájdalomszindrómát?
Sajnos a diagnosztikában ma még nem létezik arany sztenderd, a fizikai állapotfelmérés egyik eredménye sem számít biztos diagnózisnak, pláne önmagában nem. Ráadásul jelenleg nincs olyan rutin labor vagy képalkotó vizsgálat, amely objektív bizonyítékot szolgáltatna. A "hiszem, ha (a képalkotón) látom" megközelítés tehát nem igazán működik myofascialis fájdalmak esetén.
Tegyük hozzá, hogy ma már léteznek olyan speciális képalkotó vizsgálatok, amelyek segíthetnek a triggerpontok, myofascialis feszességek "láthatóvá tételében", azaz diagnosztizálásában. Thomas és Shankar6 szerint ultrahangos (ultraszonográfiás) vizsgálattal észlelhetőek a feszes, húrszerű myofascialis struktúrák, és a képalkotó, plusz a fizikális vizsgálat együttesen már értékelhető eredményre vezetne, ha széles körben elterjedne, azaz bizonyos panaszok esetén rutinná válna az alkalmazása.
A szakemberek szerint jelenleg a legbiztosabb ráutaló jelek a következők:
- triggerpont jelenléte (feszes húr, esetleg csomócska a myofasciában, amely tapintásra fájdalmas)
- a triggerpont megnyomásakor kisugárzó fájdalom jelentkezik (a triggerpont térképnek7 megfelelően)
- a nyomást követően hirtelen, lokális összehúzódás érezhető
- az érintett ízületnél a ROM beszűkül
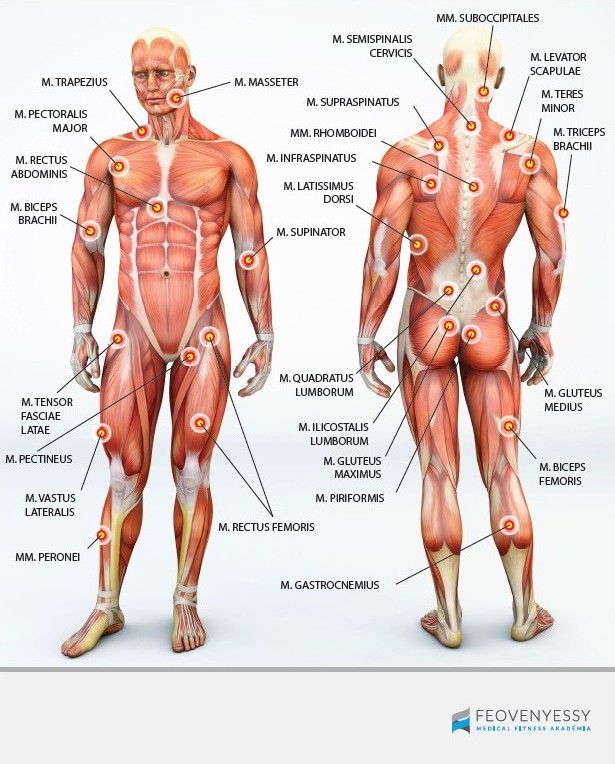
Sajnos, ezeket a jeleket a klasszikus 10 perces "épp csak, hogy rápillantunk a páciensre" típusú állapotfelmérés során lehetetlen kiszúrni. Ehhez alaposan ki kell kérdezni és meg kell vizsgálni a pácienst, és szisztematikusan végig kell tapintani a gyanús lágyrészeket, ami bizony idő- és energiaigényes. Igen, valóban egyszerűbb ráfogni a panaszokat térdízületi porckopásra.
Csupán érdekességképp: a kutatások szerint a triggerpontokat remekül jelzi a bőr hőmérsékletének változása is, aktív triggerpontok esetén kb. 1.5 ℃-kal, látens triggerpont esetén 1 ℃-kal emelkedik meg lokálisan a bőr hőmérséklete. Értelemszerűen ez az eltérés fizikális vizsgálattal nem igazán észlelhető.
Mitől alakulhat ki triggerpont és myofascialis fájdalomszindróma?
A kutatások alapján általánosságban túlterheléstől, túlnyújtástól, direkt traumától, repetitív használattól, a használat hiányától, illetve jelentősebb biomechanikai eltérésektől8. Miután az okok általában az életmódban rejlenek, az állapotfelmérés során a fizikális vizsgálatok mellett érdemes feltérképezni az aktivitásszintet, a munkaterhelést, a hobbikat és a pszichés tényezőket is. A tartós ülés vagy állás, a repetitív mozgások, emelések, cipelések, féloldalas terhelések, állandósult stressz mind-mind hozzájárulhatnak a triggerpontok, majd következményesen a fájdalomszindróma kialakulásához.
Pontosan mi játszódik le a szervezetben ilyenkor?
Simons és munkatársai9 illetve Mense és mtsai10 hipotézise szerint a triggerpontok kialakulása mögött egy komplex folyamat áll. A krónikus túlterhelés következtében az izomrostok (pontosabban az izomrostokat felépítő szarkomerek) folyamatos kontrakcióba (összehúzódott állapotba) kerülnek. Ez a folyamatos kontrakció rendkívül energiaigényes, tehát erőteljesen megnő a helyi tápanyagigény, ugyanakkor a kontrakció miatt akadályozottá válik a szarkomerek vér- (és ezáltal tápanyag) ellátása. E két mechanizmus (magas energiaigény + csökkenő vér- és tápanyagellátás) ischémiához és hipoxiához, azaz vér- és oxigénhiányos állapothoz vezet. A lokális vér- és oxigénellátási zavar stimulálja bizonyos értágító és az idegrendszerre ható anyagok termelődését (pl. prosztaglandin, bradikinin, szerotonin, hisztamin), ami végül ördögi körként nocicepcióhoz, azaz fájdalomhoz vezet. A képlet tehát egyszerű: túlterhelés → folyamatos izomkontrakció → megemelkedő tápanyagigény és ezzel együtt csökkenő vér- (és tápanyag) ellátás → vér-és oxigénhiány → fájdalom.
Ez így sokak számára megfoghatatlannak tűnhet, igyekszem tehát érthetőbbé tenni egy példával. Az ember arra született, hogy reggeltől estig mozgásban legyen, gyalogoljon, fusson, hajoljon, emeljen, pakolásszon, forogjon, és így tovább. Az izmaink tehát a lüktetést, a dinamizmust szeretik, ahhoz szoktak hozzá, hogy változatos mozgásaink során naponta sok ezerszer (százezerszer?) összehúzódjanak, és elernyedjenek. Ráadásul, az izomrostok mozgás hatására jutnak vérhez, és a vérrel együtt tápanyaghoz, illetve oxigénhez (izompumpa). Ha a mozgásra teremtett testünket napi 8-10 órán keresztül nagyjából ugyanabban a testhelyzetben – mondjuk egy számítógép előtt ülve – fixáljuk, akkor órákon át ugyanazokat az izmokat dolgoztatjuk megállás nélkül, tehát a túldolgoztatott izmokban az összehúzódás-elernyedés ciklust felváltja egy folyamatos izomkontrakció. Egy idő után az izmok, amelyek folyamatos kontrakcióba kerültek, bizony igencsak elfáradnak, és máris beindul az ördögi kör: túlterhelés a folyamatos kontrakció miatt → megemelkedő tápanyagigény szintén a folyamatos kontrakció miatt (hisz az izommunka rendkívül tápanyagigényes) → csökken az izom vér, és ezáltal oxigén és tápanyag ellátása a feszesség (folyamatos kontrakció), illetve az izompumpa hiányának következtében → fellép a vér-és oxigénhiány → végül kialakul a fájdalom.
Hogyan érdemes kezelni a triggerpontokat és a myofascialis fájdalmat? Mit mutatnak a bizonyítékok?
Mielőtt a tudományos bizonyítékok fényében elemeznénk az egyes gyakran alkalmazott kezelési módszereket, egy pillanatra álljunk meg és gondoljuk végig, honnan is ered a fájdalom! Ahogy fentebb láttuk, az esetek nagy részében a panaszok forrása valamilyen myofasciális túlterhelés. Ha a kiváltó okot, azaz a túlterhelést nem menedzseljük, bármit is teszünk, az csupán tüneti kezelés lesz, a panaszok egy idő után törvényszerűen kiújulnak. Maga a myofascialis triggerpont ugyanis csupán a fájdalom szöveti oka (fogalmazzunk inkább úgy, hogy a triggerpont pusztán tünet), a valódi, funkcionális ok a túlterhelés. Az első és legfontosabb lépés tehát a fájdalom funkcionális okának, forrásának meglelése és megszüntetése, azaz az életmódbeli tényezők vizsgálata és korrekciója.Ha mozgáshiány okozza, lépéseket kell tenni annak érdekében, hogy a páciens életének szerves részévé váljon a mindennapos, változatos testmozgás. Ha ülő- vagy állómunka, akkor ergonomikusabbá (értsd változatosabbá) kell tenni az ülő- vagy állópozíciót. Ha sporttúlterhelés, akkor a sportolási szokásokat kell megreformálni, és így tovább. A kiváltóok általában komplex (pl. sokat ül + nem mozog + stresszes), és nekünk minden potenciális tényezőt figyelembe kell vennünk a terápia során, ellenkező esetben bármi, amit teszünk, csupán tűzoltásnak minősül.
Mindezek után vegyük sorra a leggyakrabban alkalmazott kezelési technikákat, módszereket, és nézzük meg, mit mutatnak a bizonyítékok a hatékonyságukkal kapcsolatban!
Gyógyszeres kezelések (tapaszok, injekciók)
A szakemberek leggyakrabban lidocaint vagy diclofenacot használnak és tapasz, vagy injekció formájában juttatják el az érintett szövethez. A mögöttes teória szerint a kezelés megszakítja a fájdalom-feedback mechanizmust, értágító hatása segít a salakanyagok eltávolításában, illetve a nociceptív anyagok (szubsztanciák) lokális felhigításában, azaz végső soron a fájdalom csökkentésében11.
Manuális triggerpont kompresszió
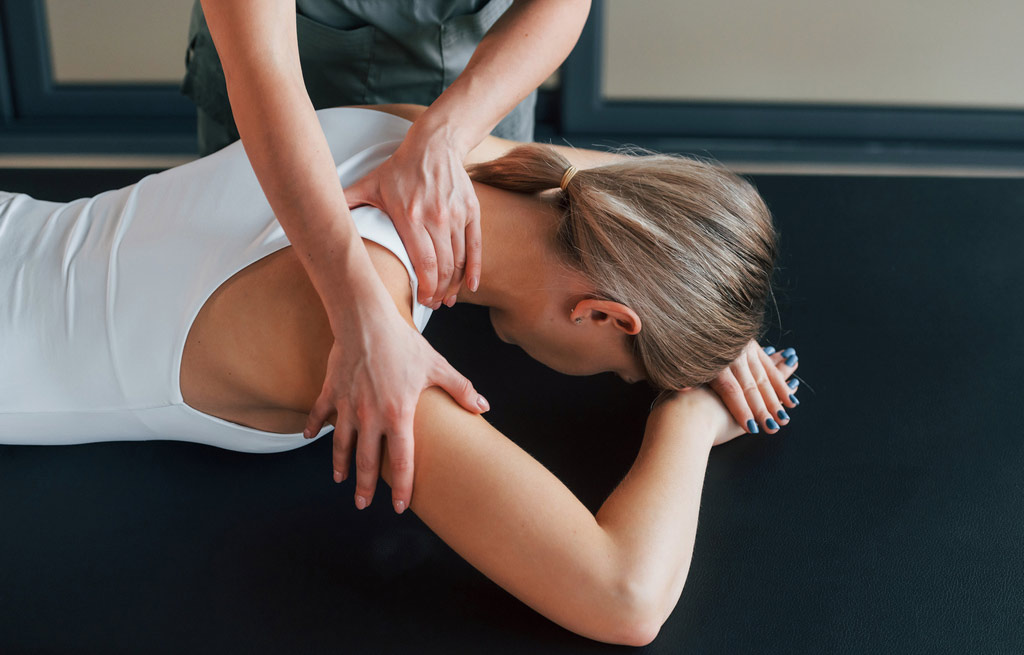
A triggerpont kezelés általánosságban egy kb. 60-90 mp-es, kezdetben könnyebb, majd egyre fokozódó kompresszió, amit közvetlenül a fájdalmas ponton alkalmazunk. A kezelés során jellemzően eleinte fokozódik a fájdalom, majd lassan "oldódni" kezdenek a szövetek és csökken a fájdalom12. A triggerpont kezelést gyakran szokták "ischémiás kompresszióként" definiálni, vélhetően arra utalva, hogy a triggerpontok megnyomása a terület vérellátásának átmeneti, de drasztikus csökkenéséhez vezet. Dommertholt és mtsai13 ugyanakkor óva intenek az "ischémia" (vérellátási zavar) kifejezés használatától. Ahogy korábban már beszéltünk róla, triggerpontok eleve a lokálisan fellépő vér- és oxigénhiány következtében alakulnak ki, így nem lenne szerencsés olyan terápiát alkalmazni, amely tovább fokozná az ischémiát. A triggerpont kompresszió célja (és hatása) tehát nem az, hogy a vérellátásban további zavarokat okozzon, hanem az, hogy egyfajta reaktív hiperémia, azaz vérbőség alakuljon ki a kompresszió felengedését követően.
Ultrahang, illetve fonoforézis
A terápiás ultrahang, amely magába foglalja az önmagában alkalmazott UH kezelést, illetve a fonoforézist, azaz azt a speciális UH kezelést is, amely során gyógyszert (pl. diclofenacot) juttatnak a szövetekbe, a kutatások alapján mechanikai és termál úton is képes hatást gyakorolni a triggerpontokra. A kezelés hatására a szövetek hőmérséklete akár négy fokkal is emelkedhet, javul a kollagén rugalmassága, a vérkeringés, az enzimaktivitás, illetve emelkedhet a fájdalomküszöb is. Ezen hatások mindegyike szerepet játszhat a triggerpontokkal járó diszkomfortérzet csökkenésében14-16
Elektromos stimuláció
Számos elektromos stimulációs terápia létezik. Ezek különböző frekvencián, vagy áramerősséggel működnek, talán a leggyakrabban a TENS kezelést alkalmazzák triggerpontok esetében. Az elektromos stimulációk legismertebb hatása a fájdalomcsillapítás és a mozgásterjedelem növelése. A 60 és 100 Hz-es elektromos stimuláció a fájdalom csillapításában, míg a 10 Hz-es a mozgásterjedelem növelésében játszik szerepet. Az elektromos stimulációs terápiák közé tartozik pl. az iontoforézis is, ahol az elektromos áram segítségével különféle hatóanyagokat (pl. lidocaint) juttathatnak be a sérült szövetbe.
Lézer
A lézeres kezelések tárháza szintén rendkívül változatos. Különféle típusú és teljesítményű lézerekkel találkozhatunk. Ráadásul a lézer terápia triggerpontokon való alkalmazásával kapcsolatos szakirodalom elég szegényes, és e két tényező oda vezet, hogy nehéz általánosságban véleményt formálni a lézeres kezelések hatékonyságával kapcsolatban. Uemoto és mtsai szerint17 a lézerterápia triggerpontok esetén javítja a lokális mikrokeringést, így hozzájárul a tápanyag- és oxigénhiányos állapot javulásához és segíti az anyagcsere végtermékek elszállítását.
Száraztű technika
Ez a világszerte ismert és elismert eljárás hazánkban egyelőre nem honosodott meg, vélhetően azért, mert nincs, aki alkalmazza. Míg más országokban elsősorban a fizikoterápiás praxisokban alkalmazzák a száraztű technikát (száraztű = a szúrás során nem juttatnak be hatóanyagot), addig Magyarországon ez nem engedélyezett, orvosi végzettség szükséges a terápiás célzatú tűhasználathoz. Pedig a kutatások túlnyomó többsége szerint a száraztű technika kifejezetten hatékony terápiának számít a triggerpontok kezelésében.
Tape

A tape hatékonyságával kapcsolatban szintén nehézkes általános szakmai véleményt formálni, tekintettel arra, hogy rengetegféle tape van a piacon, ráadásul összesen két olyan tanulmány érhető el, amelyben a tape-et célzottan, a myofascialis triggerpontok kezelésére alkalmazzák, és e két kutatásban minden paraméter más, még a felhelyezési technikák is eltérnek egymástól. Az első kutatás egyébként nem tapasztalt szignifikáns javulást a tape használatát követően18, a második azonban igen19.
Eszközös lágyszöveti technikák (IASTT)
Magyarországon jellemzően "fasciakéses" technikáknak nevezzük ezeket a terápiákat (ilyen pl. az IASTM, vagy az akadémiánkon elérhető EMMT). Az IASTT technikákat számos panasz – teniszkönyök, kéztőalagút szindróma, talpi bőnye gyulladás stb. – esetén ajánlják előszeretettel a szakemberek, ezek a terápiák segítik a fibroblasztok (kötőszövet építő sejtjei) proliferációját és az iontranszportot, illetve lágyítják a szöveti adhéziókat. Ugyanakkor a terápia triggerpontokra gyakorolt hatásával mindössze egyetlen tanulmány foglalkozik20, ez a kutatás egyébként szignifikáns javulást mutat a kezelés hatására.
Gulick1 a következőképp foglalta össze az egyes terápiák hatékonyságával kapcsolatos bizonyítékokat: jelenleg nem áll rendelkezésünkre elegendő információ ahhoz, hogy tudományosan igazolt "optimális kezelési tervet" állíthassunk össze. Számos bizonyíték utal a lidocain és a diclofenac tapaszok hatékonyságára. Tudjuk azt is, hogy a triggerpontok manuális kompressziója (triggerpont terápia) kifejezetten hatékony. Bizonyított, hogy az ultrahangos termoterápia, illetve a fonoforézis egyaránt csökkenti a fájdalmat, ahogy az elektromos stimuláció is. A száraztű kezelést vizsgáló tanulmányok nagy része szintén pozitív eredményt mutat, és az IASTT is ígéretes terápiának tűnik. A lézerrel és a tape különféle formáival (kinesio-tape, rigid tape stb.) kapcsolatos terápiás paraméterek, protokollok ugyanakkor egyelőre tisztázatlanok, azaz nem áll rendelkezésünkre ajánlott alkalmazási protokoll. Hogy melyik terápia a leghatékonyabb? Nos, összességében számos kutatás utal arra, hogy a multimodális megközelítés a leginkább célravezető, azaz érdemes egyszerre többfélre terápiát alkalmazni a myofascialis fájdalomszindróma és a triggerpontok kezelése során.
Ahogy mondani szoktam: bárki bármit is gondol vagy mond, nem létezik egyedülállóan hatékony terápia. Ráadásul az is abszolút egyénfüggő, hogy ki melyik terápiá(k)ra reagál a legjobban. Mindannyiunknak célszerű tehát minél több tudományosan igazolt kezelési módszert elsajátítani, és alkalmazni a gyógyító munka során, és ez nem csak a triggerpontok kezelésére igaz.
Felhasznált szakirodalom:
1. Gulick DT. Evidence-based interventions for myofascial trigger points. Phys Med Rehabil Res. Volume 1(3): 41-47
2. Majlesi J, Unalan H (2010) Effect of treatment on trigger points. Curr Pain Headache Rep 14: 353-360.
3. Simons DG: Review of enigmatic MTrPs as a common cause of enigmatic musculoskeletal pain and dysfunction. J ElectrmyogrKinesiol 2004, 14:95–107
4. Fricton JR, Steenks MH: Diagnosis and management of myofascial pain [in Dutch]. Ned Tijdschr Tandheelkd 1996, 103:249–253.,
5. Graff-Radford SB: Myofascial pain: diagnosis and management.Curr Pain Headache Rep 2004, 8:463–467.
6.Thomas K, Shankar H (2013) Targeting myofascial taut bands by ultrasound. Curr Pain Headache Rep 17: 349.
7. Travell JG, Simon DG (1992) Myofascial pain & dysfunction: the trigger point manual. Volumes 1 & 2, Baltimore (MD): Williams & Wilkins
8. Alvarez DJ, Rockwell PG: Trigger points: diagnosis and management. Am Fam Physician 2002, 65:653–660.
9. Simons DG, Travell JG, Simons LS: Myofascial Pain and Dysfunction: The Trigger Point Manual, vol 1: Upper Half of Body, edn 2. Baltimore: Lippincott Williams & Wilkins; 1998.
10. Mense S, Simons DG, Russell IJ: Muscle Pain: Understanding Its Nature, Diagnosis, and Treatment. Philadelphia: Lippincott Williams & Wilkins; 2001.
11. Han SC, Harrison P (1997) Myofascial pain syndrome and trigger-point management. Reg Anesth 22: 89-101
12. Daniels JM, Ishmael T, Wesley RM (2003) Managing myofascial pain syndrome: sorting through the diagnosis and honing treatment. Phys Sportsmed 31: 39-45.
13. Dommerholt J, Finnegan M, Grieve R, Hooks T (2016) A critical overview of the current myofascial pain literature. J Bodyw Mov Ther 20:156-167.
14. Prentice WE (2012) Therapeutic Modalities for Rehabilitation. (4thedn)
15. McGraw-Hill, Columbus OH., Draper DO, Mahaffey C, Kaiser D, Eggett D, Jarmin J (2010) Thermal ultrasound decreases tissue stiffness of trigger points in upper trapezius muscles. Physiother Theory Pract 26: 167-172.
16. Gulick DT (2008) Ultrasound (Book Chapter) Skeletal Muscle Damage & Repair. In: Peter M (Ed.), Tiidus, Human Kinetics, Champaign, IL February 2008.
17. Uemoto L, Garcia MA, Gouvêa CV, Vilella OV, Alfaya TA (2013) Laser therapy and needling in myofascial trigger point deactivation. J Oral Sci 55: 175-181.
18. Gulick DT, Cain J, Cheney S, DeMarino D, Ettaro M, et al. (2015) Effects of Kinesio Tex Taping on Discomfort Associated with Myofascial Trigger Points. Orthopaedic Physical Therapy Practice
19. Öztürk G, Külcü DG, Mesci N, Şilte AD, Aydog E (2016) Efficacy of kinesio tape application on pain and muscle strength in patients with myofascial pain syndrome: a placebo-controlled trial. J Phys Ther Sci 28: 1074-1079.
20. Gulick DT (2014) Influence of instrument assisted soft tissue treatment techniques on myofascial trigger points. J Bodyw Mov Ther 18: 602-607.

Szerző:
Feövenyessy Krisztina, Mozgásterapeuta és okl. rehabilitációs szakember (MSc), A Feövenyessy Akadémia vezetője
www.fmfa.hu
.png)